Epilepsie și boli extrapiramidale – Prezentare: Istoria chirurgiei funcționale în Republica Moldova
Doctorul Habilitat în Științe Medicale, neurochirurgul Valerii Matcovschi, despre chirurgia funcțională – world link.
Neurochirurgia funcțională, apărută chiar la începutul secolului XX, după aproape o jumătate de secol de cercetări experimentale, rezultate dezamăgitoare ale intervențiilor chirurgicale deschise pentru boli extrapiramidale, la sfârșitul anilor patruzeci a devenit o metodă promițătoare pentru tratamentul acestora.
În anii 60, numărul operațiilor era de sute, iar în anii șaptezeci, mii.
În anii 60, numărul operațiilor era de sute, iar în anii șaptezeci, mii.
Până la sfârșitul anilor 70, metodele de neurochirurgie funcțională și stereotactică și-au dobândit forma finală, eficiența stereotaxisului de peste 90% în tratamentul formelor de parkinsonism și eficiența de 50-70% în tratamentul epilepsiei a fost practic dovedit.
Din anii ’80 până în prezent, progresul neurochirurgiei stereotactice și funcționale este asociată cu îmbunătățirea tehnică, fără a modifica principiile de bază formate în a doua jumătate a secolului trecut.
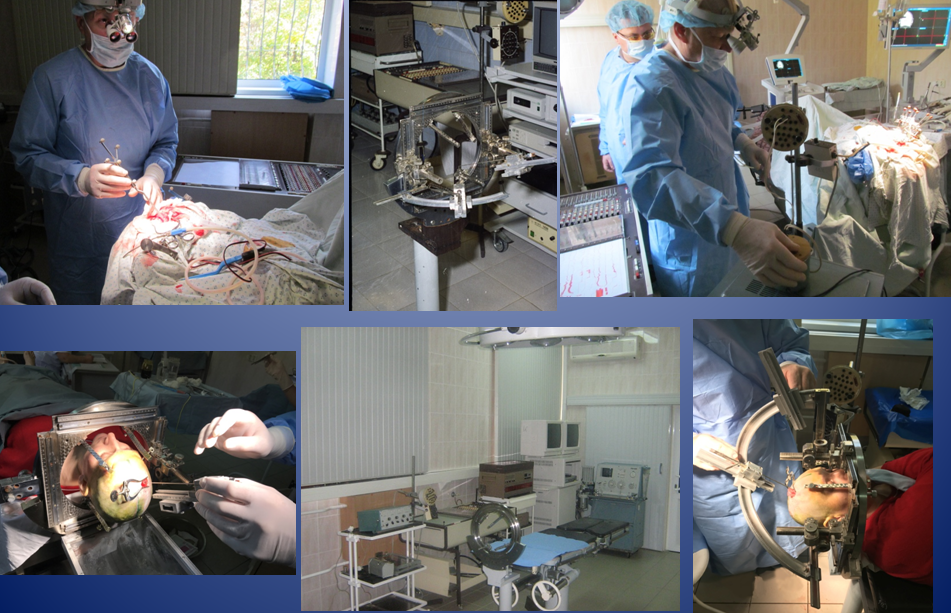
Originea neurochirurgiei stereotactice în Moldova (Chișinău) este asociată cu numele neurochirurgului Sakare K.M. Într-un an și jumătate (1977-1978), a fost construită singura sală de operație cu raze X stereotaxice din URSS, în care s-a folosit telestereoroentgenografia, care a făcut posibilă efectuarea de studii electrofiziologice intraoperatorii cu o calitate foarte înaltă.
Totodată, s-a muncit mult la construirea unei secții de neurochirurgie, a unei săli de studiu de contrast, a unei săli de studii de electrofiziologie și psihologie.
La începutul toamnei anului 1978, a fost deschisă o secție cu 60 de paturi pentru tratamentul chirurgical al epilepsiei.
La 18 octombrie 1978 a fost efectuată în Moldova prima diatermohipocampotomie unilaterală stereotaxică la un pacient cu epilepsie.
Un total de 102 intervenții chirurgicale stereotactice, trei rezecții subpiale, cinci rezecții de cicatrici post-traumatice și două lobectomii temporale au fost efectuate în perioada 1978-1981.
În septembrie 1981, din proprie inițiativă, fără înregistrare oficială, doi stagiari V. Matkovski și A. Diakonov, care aveau deja trei ani de experiență în domeniul stereotaxiei, au început să lucreze în cadrul departamentului.
La 22 decembrie 1981 a fost efectuată prima implantare de macroelectrozi cronici în structurile mediobazale ale ambilor lobi temporali. A fost o zi revoluționară, operația a durat 16 ore și s-a încheiat după miezul nopții.
La începutul anilor 80 nu existau sisteme de monitorizare medicală a activității bioelectrice și monitorizare video.
Din dorinta de a face interventiile chirurgicale deschise functionale si cat mai sigure, in 1987 Valerii Matcovschi a început sa faca rezectii subpiale ale cortexului cerebral in mintea limpede a pacientilor aflati sub neuroleptanalgezie intravenoasa controlata.
În 1987, din păcate, departamentul a fost închis iar sala de operație a fost sigilată. Acesta a fost sfârșitul stereotaxiei dincolo de resuscitare.
În 1988 însă, chirurgia stereotaxică și funcțională în Moldova, a reînviat.
Abia a cincea operație la un pacient cu parkinsonism s-a întâmplat un miracol, a fost prima operație reușită.
În iulie 1989, neurochirurgul Valerii Matcovschi, pentru prima dată în Moldova, a efectuat o rezecție de 1/3 din lobul temporal stâng, în conștiință clară, folosind o metodă complet nouă de stereoelectroencefalografie, care nu fusese folosită de nimeni până atunci.
În 1991, la fel, Valerii Matcovschi a creat primul angiograf stereotaxic, primul prototip al unui angiograf stereotaxic digital, care a făcut posibil nu numai să se vadă vasele creierului, ci și să se determine coordonatele oricărui vas de interes și astfel să se evite deteriorarea acestuia când electrozii au fost introduși în creier prin micro-bavuri în craniu.
Neurochirurgul Valerii Matcovschi a proiectat și fabricat un electrod chemotrod multi-contact pentru implantare în creier. Un astfel de electrod a făcut posibilă efectuarea tuturor studiilor standard: înregistrarea activității bioelectrice, stimulare electrică, polarizare, diatermodestrucție și, în plus, activarea chimică locală sau blocarea activității epileptice în structura cerebrală studiată.
Prima implantare de chemotrode intracerebrale pe termen lung a fost efectuată în mai 1990.
La mijlocul anilor ’90, a devenit imposibil să se dezvolte stereotaxia. Situația economică era atât de dificilă încât era vorba despre simpla supraviețuire biologică a oamenilor. Cu toate acestea, până în 1994 noua sală de operație și sala de monitorizare electrofiziologică a fost finisată. La pacienții cu torticolis, a fost stăpânit și îmbunătățit un nou tip de operație funcțională – rizotomia selectivă a nervului accesoriu și a rădăcinilor cervicale superioare cu stimulare electrică intraoperatorie pe fondul retragerii relaxantelor musculare.
Epilepsia este o boală cronică a creierului care afectează aproximativ 65 de milioane de oameni în întreaga lume, conform cercetătorilor. Boala se manifestă prin convulsii recurente, episoade scurte de mișcare involuntară ce pot implica o parte a corpului (epilepsie parțială) sau întregul corp (epilepsie generalizată), uneori fiind însoțite de pierderea cunoștinței și a controlului funcțiilor intestinului gros sau ale vezicii urinare.
Nu se știe de ce apare, însă doctorii au adunat o serie de factori care contribuie la declanșarea bolii. Aceștia includ:
Influențele genetice – existe unele forme de epilepsie care apar pe linie genetică. Cercetătorii cred că prezența unor gene poate cauza o sensibilitate mai mare față de factorii de mediu care declanșează convulsiile. Cu toate acestea, epilepsiile ereditare reprezintă 1% din totalul cazurilor și apar înainte de vârsta de 20 de ani;
Unele afecțiuni ale creierului – prezența unei tumori poate cauza boala, însă și accidentul vascular cerebral este responsabil pentru epilepsie în cazul persoanelor de peste 35 de ani;
Unele boli infecțioase – meningita, SIDA și encefalita virală pot cauza epilepsie;
Unele probleme prenatale – lipsa unei nutriții adecvate pe durata sarcinii, deficiențele de oxigen, malformațiile creierului și chiar o infecție a mamei pot crește probabilitatea de apariție a epilepsiei la copil. De asemenea, dacă mama a luat droguri pe durata sarcinii, există un risc mai mare de apariție a bolii la făt;
Autismul sau neurofibromatoza (implică probleme ale dezvoltării neuronilor).
Simptome
Epilepsia apare ca urmare a unei activități anormale în creier, care determină convulsii comportament sau senzații neobișnuite. Convulsiile pot afecta diverse procese coordonate de acesta. Principalele simptome ale epilepsiei includ:
o stare de confuzie
mișcări necontrolabile ale mâinilor și picioarelor
pierderea cunoștinței sau o stare de alienare față de mediul înconjurător
senzație de frică sau anxietate.
În general, persoanele afectate de epilepsie tind să aibă aceleași simptome de la o criză la alta.
Activitatea neuronală excesivă în creier
De ce apar crizele epileptice?
Doctorii știu ce se întâmplă în creier în timpul convulsiilor, mecanismul producerii se cunoaște, însă nu și de ce. Crizele epileptice apar ca urmare a unor descărcări lente anormale în creier. Crizele se diferențiază unele de altele în funcție de zona din creier unde apar aceste descărcări. De exemplu, dacă ele apar în zona din creier responsabilă cu vederea, persoana afectată va avea halucinații; pe de altă parte, dacă este afectată zona responsabilă cu mișcarea, simptomele pot include căderi și tremurat.
Există inclusiv cazuri de epilepsie lipsită de convulsii, dar care se manifestă printr-o alienare față de realitate și chiar delir; aceste simptome nu sunt “înregistrate” de creier, iar persoana în cauză nu își amintește de ele după trecerea crizei.
În fine, cea mai comună formă de boală este cunoscută sub numele de “epilepsie a lobului temporal” și afectează unul sau ambii lobi temporali din creier. Persoana leșină foarte rar, însă trece printr-o situație de disociere care pornește din stomac și care se manifestă prin lipsa de reacție la ce o înconjoară; pacientul își amintește criza doar parțial. Afectează mai ales persoanele cu vârsta cuprinsă între 10 și 30 de ani.
Crizele epileptice
Acestea pot fi clasificate în două mari grupe: crize parțiale și crize generalizate.
Crizele parțiale apar atunci când există o activitate anormală doar într-o zonă a creierului. Acestea, la rândul lor, se împart în:
crize parțiale fără pierderea cunoștinței – includ convulsii ale mâinilor sau picioarelor, alterarea stării emoționale, amețeli, schimbarea percepției asupra mirosului, gustului sau sunetelor, precum și senzația de amorțire, lumini care par intermitente;
crize parțiale cu pierderea cunoștinței – includ cădere ori leșin sau o detașare temporară față de ceea ce este în jur. În timpul unei astfel de crize, persoana afectată realizează activități repetitive, în special frecatul mâinilor, mestecat, înghițit sau mers în cerc.
Diagnosticare
Pe baza simptomelor și a istoricului medical, doctorul va recomanda realizarea mai multor teste pentru a stabili diagnosticul și pentru a determina cauza convulsiilor. Mai jos sunt câteva posibile teste care ajută la diagnosticarea epilepsiei:
Examen neurologic – doctorul va testa comportamentul, capacitatea motorie și funcțiile mentale pentru a stabili tipul de epilepsie;
Teste de sânge – acestea vor arăta dacă există infecții, afecțiuni genetice sau alte boli care se manifestă prin convulsii;
Electroencefalograma – unul dintre cele mai populare teste pentru a diagnostica epilepsia. Doctorul lipește de scalp o cască cu electrozi. Aceștia înregistrează activitatea electrică a creierului. Dacă ai epilepsie, testul va indica o anomalie a undelor cerebrale chiar și în absența convulsiilor. Pentru a stabili tipul epilepsiei, s-ar putea să fie nevoie de o monitorizare îndelungată, uneori inclusiv pe durata somnului, pentru ca aparatul să înregistreze o criză convulsivă;
Test de imagistică cu computer tomograf (CT) – acest dispozitiv folosește raze X pentru a scana creierul. Imaginile obținute indică doctorului eventualele anomalii care ar putea cauza convulsiile (de exemplu, tumori, sângerări cerebrale sau chisturi);
Test RMN (IRM)- detaliază activitatea undelor cerebrale prin expunerea la un ansamblu de magneți puternici. Acest test indică existența unor leziuni sau anomalii ce ar putea explica apariția convulsiilor;
Test PET (tomografie cu emisie de pozitroni) – înainte de expunerea la un aparat RMN, se va injecta o doză mică de substanță radioactivă pentru a ajuta la “aprinderea” zonelor active din creier și pentru a detecta eventualele anomalii;
Teste neuropsihologice – doctorul va testa gândirea, memoria și abilitatea de vorbire prin câteva teste simple. Acest lucru va dezvălui ce zonă din creier este afectată.
Tratament
Potrivit specialiștilor, 70% dintre persoanele care au epilepsie scapă de convulsii dacă iau medicația recomandată de doctor. Deoarece nu există un medicament care să trateze toate tipurile de epilepsie, diagnosticarea corectă a bolii este primordială.
În cazul copiilor cu epilepsie, administrarea pe termen lung (2-3 ani) a medicației anticonvulsive poate duce la dispariția convulsiilor. În cazul adulților care iau medicamente, absența convulsiilor cel puțin trei ani la rând poate duce la diminuarea dozelor și chiar eliminarea medicației.
Stabilirea medicamentului potrivit reprezintă un proces complex. Medicul va ține cont de frecvența convulsiilor, vârstă, precum și de alte probleme de sănătate – pentru a se asigura că anticonvulsivele nu interacționează cu alte medicamente. De cele mai multe ori, se recomandă o doză mică de medicament care crește progresiv, până când convulsiile sunt ținute sub control.
Atunci când medicamentele nu au efect sau în anumite cazuri speciale, ar putea fi nevoie de intervenție chirurgicală. Operațiile au loc doar atunci când:
convulsiile sunt cauzate de o problemă dintr-o zonă foarte bine stabilită din creier;
zona din creier care trebuie operată nu interferează cu funcții vitale precum vorbirea, funcțiile motorii, vederea sau auzul.
IMPORTANT! În anumite forme de epilepsie despre care se cunoaște că au un risc mare de a deveni rezistente la tratament, opțiunea chirurgicală poate fi indicată chiar înainte de a se atinge pragul de rezistență la tratamentul medicamentos, scurtând astfel calea către o viață normală și reducând efectele pe termen lung ale bolii.
Intervenția chirurgicală. Tipuri
Nu toți pacienții cu ERT sunt eligibili pentru un anume tip de intervenție chirugicală. Exista câteva tipuri de intervenții, printre care cele mai des utilizate sunt: rezecția chirurgicală, monitorizarea invaziva cu electrozi (SEEG), calosotomia, hemisferoctomia, neurostimularea responsive (RNS), neurostimularea profunda (DBS) si stimularea nervului vagal (VNS).
Optarea pentru un tip de intervenșie chirurgicală sau altul depinde de forma de epilepsie pe care o aveți.
IMPORTANT! Scopul principal al chirurgiei epilepsiei este stoparea sau reducerea frecvenței și severității crizelor, cu consecințe negative minime asupra funcționării cognitive.
Chirurgia rezectivă a epilepsiei are o tradiție îndelungată încă din 1940. În timp, a devenit o procedură stabilă, sigură, cu un grad crescut de eficiență. Această metodă presupune îndepărtarea chirugicală a unei porțiuni a scoarței cerebrale care include focarul epileptic, de obicei zona unei malformații, a unei leziuni sau tumori. Cel mai frecvent, chirurgia rezectivă adresează unul sau altul dintre cei doi lobi temporali ai creierului (situați în lateral, de o parte și de alta a capului).
IMPORTANT! În cazul pacienților cu epilepsie focală în care crizele sunt generate numai dintr-o o zonă bine delimitata a creierului, șansele de a stopa boala după rezecția zonei respective sunt de 60-70%.
Dacă timp de un an după chirurgia de lob temporal nu aveți nicio criză epileptică, medicul dumneavoastră poate decide începerea reducerii schemei de tratament medicamentos până la eliminarea acesteia. Mulți pacienți au însă nevoie de suportul unei scheme minime de tratament pentru a menține controlul crizelor.
Chirurgia cu pacientul treaz
Câteodată, aria cerebrală ce urmează a fi rezectată este aproape de arii cerebrale care controlează funcții cognitive importante, precum limbajul sau motricitatea. Pentru a opera în siguranță, neurochirurgul vă poate propune varianta de chirurgie cu pacientul treaz. Aceasta presupune ca, în timpul operației, anestezistul vă va trezi și, în timp ce neurochirurgul vă operează, veți performa scurte teste psihologice la indicațiile unui neuropsiholog. Procedura este una de rutină și nu implică riscuri suplimentare, fiind lipsită de durere. În acest mod, neurochirurgul se asigură că nu rezectează arii corticale importante și astfel, nu veți avea deficite cognitive semnificative postoperator.
Doctorul Habilitat în Științe Medicale, neurochirurgul Valerii Matcovschi, despre chirurgia funcțională:
Стереотаксическая и функциональная нейрохирургия в Молдовe! История в лицах:
Функциональная нейрохирургия , зародившись в самом начале 20 столетия пройдя почти полувековой путь экспериментальных исследований , разочаровывающих результатов открытых операций при экстрапирамидных заболеваниях, в конце сороковых годов стала перспективным методом их лечения.
В период 50-70 годов сформировалось более десяти мировых центров стереотаксической и функциональной нейрохирургии: во Франции –Talairach J.(1949), в Швеции -Leksell L.(1949), в Японии-NarabayashiH(1950), в Германии-Riechert T., Mundinger F.(1951), Schaltenbrand G. (1959), в Соединённых Штатах Америки-Cooper I. (1955), Канаде-Bertran G. (1960), в Великобритании -Gilinham F.(1959), в СССР в Москве -Кандель Э.И.(1960), в Киеве Лапоногов О.А.(1965),в Ленинграде Абраков, ЯцукС.Л., Гармашов Ю.А (1970)
Во всех центрах разрабатывались собственные оригинальные конструкции стереотаксических аппаратов, методов диагностики и деструкции
В 60 -ых годах число операций в ведущих центрах составляло сотни, а в семидесятых -тысячи
К концу 70 ых годов методы функциональной и стереотаксической нейрохирургии приобрели свой законченный вид , была практически доказана более чем 90% эффективность стереотаксиса при лечении дрожательных и ригидных форм Паркинсонизма, и 50-70% эффективность при лечении эпилепсии.
С 80 годов и до настоящего времени прогрессирование стереотаксической и функциональной нейрохирургии связано с техническим совершенствованием, без изменения базовых принципов сформированных во второй половине прошлого века.
Зарождение стереотакической нейохирургии в Молдове (Кишинёве) связано с именем нейрохирурга Сакарэ К.М. который в 77 году в психоневрологическом диспансере (старое название сегодняшнего Института Неврологии и Нейрохирургии) пытался дважды но безуспешно выполнить стереотаксические гиппокампотомии у больных эпилепсией.
В конце семидесятых годов сформировались тесные профессиональные, и дружеские отношения с сотрудниками Ленинградского института нейрохирургии им. А.Л.Поленова, прежде всего с проф.д.м.н. Гармашовым Ю.А., проф.д.м.н. РябухаН.П. и зав.каф. нейрохирургии проф. Земской А.Г. Институт был ведущим в СССР в хирургическом лечении эпилепсии, сотрудничая с институтами мозга и экспериментальной медицины при академии медицинских наук СССР возглавляемым академиком Н.К. Бехтеревой.
В 1977 году по инициативе главного врача психиатрической больницы Зиняка М.Я., Минздравом МССР было принято организационое решение о создании на базе республиканской психиатрической больницы специализированного нейрохирургического отделения по хирургическому лечению эпилепсии (СНХО N13).
За полтора года (1977-78 год) была построена единственная в СССР стереотаксическая рентгеноперационнная, в которой применялась телестереорентгенография, и полная металлическая экранировка, позволяющая с очень высоким качеством проводить интраоперационные электрофизиологические исследования.
СССР до последних лет своего существования была закрытой страной,
поэтому вопросы создания стереотаксического инструментария и оборудования были решены собственными силами и короткий срок .
Был заключён хозрасчётный научно-производственный договор с политехническим институтом г.Кишинёва им. С.Лазо,кафедрой Детали Машин (зав.каф Мудряк В.И., старший научный сотрудник Бешляга П.И.) по которому в течение 1,5лет были спроектированы и сконструированы оригинальный стереотаксический аппарат(Ав св N ) , установки для серийной ангиографии, микротрепан, система для контролируемой термодеструкции, комплект электродов для электрофизиологических интраоперационных исследований.
В 1980 году этот комплект нестандартного оборудования для стереотаксической операционной демонстрировался на всесоюзной выставке ВДНХ СССР, где получил серебряную медаль.
Параллельно проводилась напряжённая работа по строительству нейроихирургического отделения, кабинета контрастных исследований, кабинета электрофизиологии и психологического исследования.
Вначале осени 1978 года было развёрнуто 60 коечное отделение по хирургическому лечению эпилепсии. Штаты укомплектованы неврологом, психиатром, нейропсихологом, электрофизиологом и нейрохирургами зав отд Сакарэ К.М. (37лет) и двумя только что окончившими интернатуру 25 летними Иовой А. и Главаном Ю.
18.10.78 года была произведена первая в Молдове стереотаксическая односторонняя диатермогиппокампотомия у больного с эпилепсией.
В течение 3 лет (1978-1981годы) для оперативного вмешательства отбирались исключительно больные с височными формами эпилепсии, которым производились только самые простые операции -односторонние или последовательные двусторонние диатермогиппокампотомии задним продольным доступом под местной анестезией и интраоперационной субкортикографией. Это было время формирования практических навыков и накопления начального опыта в стереотаксической нейрохирургии.
Первая височная лобэктомия под общим наркозом была произведена в марте 1981 года (оператор Иова А.С., асс. Сакарэ К.М.). Всего за период 1978 по 1981 годы было проведено 102 стереотаксические операции, три субпиальные резекции, пять резекций посттравматических рубцов, и две височные лобэктомии.
В сентябре 1981 года по собственной инициативе, без официального оформления в штаты отделения начали работать два интерна Матковский В. и Дьяконов А., которые уже имели трёхлетний опыт работы в области стереотаксиса , у животных. Этот опыт был получен в лаборатории экспериментальной нейрофизиологии академии наук MCCР у профессора С.А. Кузнецова и к.б.н. Павалюк П.П.
К этому времени сформировался дружный коллектив способных и энергичных молодых людей, нейрохирурги:зав отд Сакарэ К.(40лет), Ординаторы Иова А.(27лет),Долгих Н.(26лет), интерны Дьяконов А.(27лет), Матковский В.(23года),электрофизиолог Лебедев Л.(25лет),психиатр Иваненко В.(33года), нейропсихолог Гигорьев Н.(29лет)
Всегда буду помнить то дружелюбную атмосферу коллективного творчества, где работой движет здоровый интерес в решении поставленных задач , стремление к профессиональному росту через упорный труд, никаких мыслей об обогащении. Понять, что такое возможно могут только советские люди, нынешнему поколению это недоступно по определению. Послеоперационные результаты трёх летней работы демонстрировали почти 70% рецидивы припадков, двусторонние гиппокампотомии могли вызывать стойкие мнестические расстройства, одна из двух височных лобэктомий оказалась крайне неудачной. Было ясно, что необходимо интраоперационно одновременно исследовать не одну а несколько мозговых структур. Частично эту проблему удалось решить после того как Иова А.С. с соавторами сконструировали в 1981 году вторую модель стереотаксического аппарата (авторское св.N.1377080), электродов и внедрили новую, не имевшую аналоги в СССР и за рубежом, методику одномоментной интраоперационной стереоэлектросубкортикографии, позволявшей регистрировать эпилептическую активность из гиппокампов, амигдал, височной и лобной коры обоих полушарий.
Однако эта метода была всего лишь эрзацем истинной стереоэлектроенцефалографии.
Собственными силами была оригинальная методика хронической стереоэлектроэнцефалографии внутримозговыми электродами. 22 декабря 1981 года была произведена первая имплантация хронических макроэлектродов в медиобазальные структуры обеих височных долей. Это был революционный день, Операция длилась часов 16 и закончилась за полночь.
Совершенно счастливые, мы шестеро врачей и замечательная наша операционная сестра Решетникова Н.И шли пешком домой несколько километров в мороз, по обильно выпавшему хрустящему снегу, строя грандиозные планы на будущее, большинство из которых не сбылось.
Исследования каждого больного длились несколько месяцев (а первые до полу года), и заключались в ежедневных записях длившихся часами, на фоне приёма антиконвульсантов, при их постепенной отмене, во время естественного ночного сна и индуцированного тиопенталом, обязательной регистрацией нескольких спонтанных и индуцированных бемегридом припадков, при многокртаной электрической стимуляции и поляризации каждой из исследуемых структур.
В начале 80 годов систем медицинского мониторинга биоэлектрической активности и видеомониторинга не существовало. Эта система была создана нами самостоятельно. За исключением 14 канального магнитографа, который нам собрали и подарили работники Кишинёвского полувоенного завода “Виброприбор” на ленинском коммунистическом субботнике. Этот магнитограф устанавливался в чёрном ящике военных подводных лодок. Каждый аппарат распределялся централизованно из Москвы и стоил двух машин “Жигули”. В течение 4 лет были имплантировали электроды 21 больному с наиболее сложно организованной многофокальной эпилепсией.
Параллельно электрофизиологической диагностике мы усложнили и улучшили технику оперативных вмешательств. Было очевидным, что
диатремодеструкция, не создаёт необходимый объём разрушения в гиппокампе и миндалине. В Киевском институте криоэлектроники, нам изготовили криоканюлю, которая формировала очаг заморозки до 2 см в диаметре, что было абслютно достаточно для тотальной деструкции миндалины или гиппокампа. Мы получили заметное (до 35%) улучшение результатов. Однако длительность операций составляла 10-14 часов.
Объединив диагностические возможности стереотаксиса и эффективность резекционных операций, мы освоили собственную оригинальную технику проведения сочетанных операций, когда за один операционный день проводилась и стереотаксическая деструкция и резекция конвекситальных отделов коры (конструкция аппарата позволяла это делать даже с разных сторон).
В желании сделать открытые оперативные вмешательства функциональными и максимально безопасными в 87 году я стал выполнять субпиальные резекции мозговой коры в ясном сознании больных под управляемым внутривенной нейролептаналгезией.
Накопленный клинический материал без преувеличения был уникальный для советского союза, поэтому почти все были аспирантами последовательно защитили кандидатские диссертации. Сакарэ К.М. по теме “ Стереотаксическая гиппокампотомия в лечении височной эпилепсии”(1983), Иова А.С “ Клиника, диагностика и хирургическое лечение эпилепсии с агрессивными расстройствами поведения”(1985), Баханасюк В. “ Техническое и математическое обеспечение в диагностике и прогнозирования эпилепсии” (1989), Бешляга П. “ ———“, Кожухарь В.А. “ Клиника и динамика психопатологических изменений в результате стереотаксического лечения эпилепсии”(1993)., Лебедев Л.Ю.” Стереотаксическая амигдало и/или гиппокампотомия в лечении височной эпилепсии“ (2000).
В 1985 году практически из ничего возник конфликт в личных отношениях хороших в прошлом друзей заведующего Сакарэ К. и ординатора ДолгихН. Противоречия стали антогонистическими, чрезвычайно быстро нарастающими, вовлекшие минздрав республики и даже органы народного контроля СССР. Все разбирательства проводились комиссиями (тогда это было веянием времени)
1986-87 это годы начала перестройки-катастройки в СССР и нового мышления-безумия М.Горбачёва и его псевдо коммунистической команды. Лозунгами того времени была демократия, гласность, работа с письмами трудящихся. В результате за два года в отделении работало 54 контрольных комиссии.
Разрешить конфликтную ситуацию не удавалось, поэтому приказом МЗ МССР N. 149 от 24.04.1987 года отделение закрыли.
В конечном итоге этого конфликта главного врача Зиняк М.Я. сняли с должности главного врача республиканской психиатрической больницы, Долгих исключили из аспирантуры, Сакарэ из партии, с увольнением из больницы , Иова уволился , Матковский, Лебедев, Иваненко и Дьяконов трудоустроены в больнице. Электрофизиологическое оборудование растащили, а операционную опечатали. Это был конец стереотаксиса, не подлежащего реанимации. Я тогда и не подозревал, что это лишь конец первой серии, а фильм жизни стереотаксиса в Молдове оказался сериалом.
Четвёртого мая 1987 года по рекомендации проф. Земской А.Г. я написал примерный текст двух писем, одно министру здравоохранения Молдовы Драганюку К.А., второе министру здравоохранения СССР академику Чазову Е.И. Восьмого мая я был в Москве в Институте неврологии академии мед наук СССР и подписал письмо у проф. Э.И.Канделя,
Девятого мая, в день победы я в Киеве. За пол часа до парада, подписал письмо у академика, ветерана войны, героя социалистического труда, директора Киевского нейрохирургического института А.П.Ромоданова.
Тексты обоих писем указывалось на уникальности нашего отделения в масштабах СССР, соответствия собственных разработок оборудования патентованным зарубежным образцам, и соответствия достигнутых результатов международным. Концовка писем содержала фразу:
Мы обращаемся к Вам с убедительной просьбой помочь сохранить это отделение в условиях Республиканской психиатрической больницы г. Кишинёва”.
Одиннадцатого мая я на приёме у зам.министра Долгого Н.И. , отдаю ему письмо на имя нашего министра К.А Драганюка. Затем показываю копию письма на имя министра здравоохранения СССР Е.И.Чазова и предупреждаю, что если через месяц не будет официального решения, то письмо будет мною отправлено.
Через месяц я отправил оригинал письма Чазову, а ещё через два месяца у меня начались неприятности с минздравом, так как пришло указание из Москвы на восстановление стереотаксической хирургии. В то время ещё coхранялась жёсткая субординация и распоряжение надо было выполнить.
Прошло пол года, а докладывать руководству было не о чём, простаивало оборудование на сотни тысяч ещё не подверженных инфляции советских рублей. Все тонкости работы в нашей операционной и нашего оборудования знал только я. На одном из многочисленных заседаний главного врача и главных специалистов республики проф.Д.Г. Герман сказал что торопится и добавил: “Если не примите на работу Матковского, то стереотаксиса у нас не будет” встал и ушел. В феврале 1988 я был принят в штаты 1го нейрохирургического отделения и назначен ответственным за всю лечебно-диагностическую работу в этом мини отделении. Это был нейрохирургический десант в психиатрическую больницу. Это было второе и опять нестандартное рождение стереотаксической и функциональной хирургии в Молдове.
Нас было четверо : я (29лет), мой старый друг электрофизиолог Лебедев Л.(31год) и нейрохирург Рымарь В. (29лет) заочный аспирант Киевского НИИ нейрохирургии, не имевшего самостоятельного опыта ни одной стереотаксической операции и молоденькая, только после мед училища, операционная сестра Нику А. (20лет).
12 мая 1988года под непосредственным контролем доц. Гармашёва Ю.А. мы выполнили первую в Молдове стереотаксическую криоталамотомию у больного с детским церебральным параличом, а 13.05.88г. первую таламотомию при паркинсонизме. Четырнадцатого мая в операционную были приглашены глав.врач Мошняга Т, академик ГерманД, главный нейрохирург республики Тимиргаз В, и какой-то представитель минздрава. При проведении криодеструкции, заливки жидкого азота в криоканюлю у меня в руках от переохлаждения взорвалась вакуумная колба термоса. Для окружающих создалось впечатление, что разорвалась голова больного, закреплённая в раме стереотаксического аппарата. В глазах окружающих был ужас. Но больной лежал совершенно спокойно, я держал оболочку лопнувшего термоса и уверенно сказав : -“ в стереотаксисе это бывает” продолжил деструкцию (при этом чувствовал, что пальцы термос не выпускают).
Только на пятой операции удалось добиться прекращения тремора у больного с паркинсонизмом на операционном столе. Это было чудо-это была первая удачная операция.
До начала 90 годов. никто из стереотаксистов , не выдавал тайны заполнения желудочковой системы воздухом и построения мозговой системы координат. Мною была создана установка и новый метод замедленно направленной телестереовентрикулографии воздухом. Метод был совершенно оригинальный и до нас не применялся никем. Было достаточно 20-40мл воздуха. Качество контрастирования третьего и четвёртого желудочка и скорость расчётов превзошли все наши ожидания.
Для функционального картирования ядер таламуса и прогнозирования результатов деструкции были самостоятельно изготовлены электроды-хемотроды, а контроль мышечного тонуса регистрировался электромиографически.
Объединив воедино перечисленные методы диагностики и деструкции мы получили методически законченную процедуру выполнения стереотаксических операций у больных с экстрапирамидной патологией, которой я пользуюсь до сих пор. По своей точности незатратности и функциональности она выгодно отличается от всех других методик. А по соотношению цена-качество наверное наилучшая. В целом уже через год стереотаксические операции при паркинсонизме детском церебральном параличе не купируемых болях стали рутиной процедурой, при этом эффективность составила при паркинсонизме около 85%, а ДЦД, торсионной мышечной дистонии и другими гиперкинезами около 50%,что соответствовало общепринятым международным показателям.
Для больных с дусторонними формами болезни Паркинсона разработали оригинальную операцию. На стороне максимального тремора и ригидности выполняется обычная криоталамотомия, а в противоположное вентролатеральное ядро имплантируется макроэлектрод через который проводится диатермодеструкция, что позоляло в течение двух недель убрать тремор или ригидность с двух сторон. Для точного пунктирования желудочков был сконструирован эхоэнцефалограф “Эхо 13”,это был первый цифровой медицинский эхоэнцефалограф в СССР, который являлся медицинской версией промышленного ультразвукового дефектоскопа сварных швов металических труб, выпускавшегося полувоенным заводом ” Волна”. Серийно его хотел производить концерн “Valeologia” , который обанкротился, а сейчас в этом здании медицинский центр “ Galaxia”.
В июле 89 года Матковский и Рымарь впервые в Молдове выполнили резекция 1/3 левой височной доли в ясном сознании (все последующие височные лобэктомии, субпиальные резекции и опухоли центральных извилин выполнялись при ясном сознании) по совершенно новой методике стереоэлектроэнцефалографии не применявшейся до тех пор ни кем
В течение 99-89 два года я спроектировал универсальный стереотаксический аппарат, который вобрал в себя лучшие свойства всемирно известных стереотаксических систем Leksell, Riechert и Taleirach. В этой конструкции наведение в точку цели осуществлялось по методу Leksell, двойной контроль точности по способу Riechert, а стереоэлектроэнцефалография при эпилепсии по методу Taleirach. Оригинальным у аппарата была возможность одновременно независимо нести четыре стереотаксических инструмента на четверть дужках, возможность вращения во время операции головы больного без потери стереотаксических координат, возможность одновременного выполнения открытых и стереотаксических операций. (авторские свидетельства )
Нельзя вкратце не отметить, что это было за время89-92годы. Перестройке-катастройке пришёл конец, перед взором были ясные очертания гибели нашей страны всё ещё руководимой коммунистической партией. Наступило время военного коммунизма. Промышленных товаров в магазинах не было. Одежда, обувь, нижнее бельё, носки продавались только по талонам в строго ограниченном количестве (но купить было нечего). Предприятия стояли, по всей стране разрушались производственные связи, Денежная инфляция нарастала стремительно, деньги превращались в бумагу. Повсеместно безработные инженеры, мастера цехов, мелкие руководители формировали кооперативы, состоящие из директора, бухгалтера и печати кооператива. Именно в таком кооперативе, с названием “ Юлия”(директор В.Чекир), на Кишинёвском тракторном заводе был сделан в течение года первый экземпляр нового стереотаксического аппарата. Детали аппарата изготавливались подпольно в разных цехах, никто не понимал, что он вообще делает. Второй модифицированный экземпляр этого аппарата уже из титана, был сделан на полувоенном телевизионном заводе “ Альфа” за три трёхлитровые банки чистого медицинского спирта буквально за несколько месяцев. Чтобы понять, что такое 9 литров спирта в 91 году и какая была инфляция денег, приведу пример. Договор на производство двух стереотаксических аппаратов был подписан в сентябре 1990 года на сумму 2000 рублей, через три года она была равна 2 леям. Таким образом, цена одного стереотаксического аппарата сделанного из титана была равна одному лею. Этот фактор был ключевым в тотальной приватизации и разворовывания государственной собственности.
В 91 году нами была создана первая стереотаксическая ангиографическая приставка, первый прототип дигитального стереотаксического ангиографа, которая позволила не только видеть сосуды головного мозга, но и определять координаты любого интересующего сосуда и таким образом избегать его повреждения при введении электродов в мозг, через микрофрезевые отверстия в черепе.
Катамнестические послеоперационные результаты были неутешительные при хороших результатах в первые 2-3 послеоперационных года в дальнейшем у 50% из них возникали рецидивы приступов, хотя и не таких частых и выраженных.
В 89-92 годах уровень моих представлений об эпилепсии уже охватывал диапазон от биохимических клеточных и нейрофизиологических механизмов эпилептогенеза до клинических электрофизиологических, нейрохирургических математических, кибернетических и системных категорий функционирования эпилептический системы и регулирующих функций головного мозга в целом. Настоятельно назревала потребность в пересмотре всей концепции диагностики и хирургии эпилепсии и созданию нового метода компьютерно томографической стереоэлектроэнцефалографии и неинвазивного для мозга метода деэпилептизации эпилептических нейронов фокусированным ультразвуком.
Я придумал и изготовил многоконтактный электрод-хемотрод для имплантации в мозг. Такой электрод позволял проводить все стандартные исследования: регистрацию биоэлектрической активности, электрическую стимуляцию, поляризацию, диатермодеструкцию и в дополнение локальную химическую активацию(бемегридом) или блокирование (лидокаином) эпилептической активности в исследуемой мозговой структуре. Первая операция по имплантации долгосрочных внутримозговых хемотродов была произведена в мае 1990 года. Мы получили новый метод исследования доминантно-детерминантных отношений между мозговыми структурами эпилептической системы при многофокальной эпилепсии. Кроме того методика позволила прогнозировать эффект криодеструкции у больных с экстрапирамидными заболеваниями путём временного функционального химического блокирования подкорковой мозговой структуры.
В этом же году было подписаны договора с научно производственным центром “Омега” , SRL “Mix” и”LB Products” на создание 16 канального компьютерного электроэнцефалографа, электронного селектора биоэлектрических сигналов программного обеспечения,фокусирующей электронно-акустической установки для функциональной хирургии головного мозга. Мировая мед промышленность только начала выпускать первые компьютерные энцефалографы, ультразвуковой сканирующий деструктор для нейрохирургии не существовал (и не существует до сих пор).
В декабре 92года была уничтожена наша страна- Союза Советских Социалистических Республик больше не существовал
Мои друзья молодые, до 33лет, талантливые инженеры, заразились технической реализацией моих идей. Вновь, как 10 лет назад образовалась группа единомышленников (мой лучший школьный друг, друг до сих пор, технолог микросхем, программист- Мануковский В, радиоинженер, схемотехник, программист, физик- Феникополо А.(дружим до сих пор), цифровые схемотехники Рудой С., Плуговой В., системный программист Семанин С., биолог- нейрофизиолог Ткачук А.). Всё эти ребята, работавшие на полувоенных предприятиях “Мезон”, “Волна”, “Виброприбор”, “Сигнал” были безработными. Тем не менее, первый у нас в республике цифровой электроэнцефалограф ими был создан, причём всё, начиная с составления принципиальной электрической схемы, травления плат, пайки элементов, сопряжения с советским персональным компьютером ДВК4М было сделано ими самостоятельно. В последующие несколько лет все они уехали под лозунг “чемодан, вокзал, Россия”, Андрей Ткачук умер после второго инфаркта не дожив до пятидесяти, Саша Феникополо чуть не погиб от геморрагического инсульта, но ему повезло, он восстановился год после того как я его прооперировал.
В 92 году главный врач ПКБ Цуркан К.Я.(молдавский прототип Ельцина) потребовал платы за аренду помещений от РКБ, забыв ,что обе больницы государственные и работают по договору согласно приказу минздрава. Платить никто не собирался, но отношения ухудшались. Операционную закрыли и опечатали. Главный врач РКБ Тимофей Мошняга согласился строить операционный блок в неврологическом филиале. Строиться в те годы было безумием. В 92 году денег не было- были купоны, их инфляция приближалась к отметке 1000. В больнице не было средств даже на питание больных. Банка краски для туалета уже была проблемой.
Но прелесть жизни в её невероятности Последнюю операцию в психиатрической больнице, перед её опечатыванием, я и Володя провели 9.04.92 у 22 летнего Загоряна Жоры с ежедневными серийными генерализованными Джексоновскими приадками. После субпиальной резекции лобной коры приступы стали фокальными единичными в году. Его отец Николай Иванович Загорян, тогда зам директора завода строительных материалов Страшен, убедил своего директора выделить бесплатно нам необходимые материалы для постройки операционной Контракт был подписан в 6 июня 92 года через неделю мы начали стройку. Цуркан не хотел отдавать часть оборудования, нам пришлось его выкрасть.
Операционную сделали по всем правилам, выполнив полную защиту от рентгеновского и электромагнитного излучения. Полтора года мы почти не оперировали и занимались стройкой. Я принёс свой сварочный аппарат и напару со сварщиком РКБ заварили всю операционную и кабинет мориторинга (на второй день после окончания сварочных работ мой аппарат украли)
В период 1989 по 95 года мы стали посылать свои печатные работы на все самые крупные международные конгрессы и активно искали научно-практических контактов с функциональными хирургами Швеции, Германии, Канады и Франции. Все работы того периода касались диагностики и функциональной организации эпилептической системы долгосрочными внутричерепными электродами и хемотродами и методике инъекции нейроактивных веществ у больных с экстрапирамидной патологией. Первая работа была представлена на 4 всесоюзном конгрессе нейрохирургов (Ленинград1989год), затем 9 ом Европейском конгрессе нейрохирургов (Москва 1991год) ,на 10-ом европейский конгресс функциональных нейрохирургов ( Стокгольм 92год), статья была напечатана в Acta Neurochirurgica. В 93 году в Ванкувере на 13 всемирном конгрессу по электроэнцефалографии и клинической нейрофизиологии, на 11-ом европейский конгресс функциональных нейрохирургов (Анталия 1994год), на 10ый европейском конгресс нейрохирургов (Берлин 1995).
Что такое заграничная научная поездка в начале девяностых знают только те, кому удавалось выехать. Чтобы расплатиться за гостиницу в Стокгольме мы конгрессмэны в течение 3 дней в центре города у королевского дворца, продали 7 бутылок шампанского и коньяка. В Швеции где был сухой закон и незаконная торговля алкоголем являлась уголовным преступлением.
В 93 году не хватило денег на конгресс до Ванкувера и мы приехали в Монреальский университет МакГила, в мировую мекку хирургии эпилепсии-к профессору А.Олевье
Три недели в операционной было достаточно, чтобы понять непреодолимую пропасть, отделяющую нас от них. Разница была настолько колоссальной, что никакие логические дефиниции удовлетворительного ответа не давали. Мы сформулировали простую всё объясняющую аксиому не требующую доказательства- ЭТО ДРУГОЙ МИР.
В 94 году парламент Гагаузии не нашёл 500 долларов чтобы спонсировать нашу поезду на 11европейский конгресс функциональных хирургов в Анталию, где так же была представлена наша работа. Мы остались дома.
В 95 году в материалах 10 европейского конгресса нейрохирургов в Берлине была напечатана наша статья. В дипломатическом представительстве Германии в Молдове немка сказала “ Вы можете доказать, что ваша работа нужна республике”. Я ответил ” В этой республике я не могу доказать даже собственную нужность” Визу нам не оформили.
В середине девяностых годов развивать стереотаксис стало невозможным. Экономическое положение было настолько тяжёлым, что речь шла о простом биологическим выживании людей. Тем не менее, к 94 году мы закончили операционную и кабинет электрофизиологического мониторинга. У больных с кривошеей освоили и усовершенствовали новый вид функциональной операции-селетивной ризотомии добавочного нерва и верхних шейных корешков с интраоперационной электрической их стимуляцией на фоне отмены миорелаксантов
В девяностые годы эмигрировали в Россию все мои друзья инженеры. Уехал и мой школьный друг электронщик, программист Владислав Мануковский. Марк- инженер механик умер от лимфолейкоза, не успев начать делать роботизированный стереотаксический манипулятор. В 92 году эмигрировал мой лучший друг Иова А.С (в последующим профессор зав каф. детской нейрохирургии в Санкт-Петербурге), несколько лет спустя туда же уехал мой товарищ электрофизиолог Лебедев Л.Ю.(защитивший и институте им. А.Л. Поленова кандидатскую диссертацию). В 98 в Канаду эмигрировал Володя Рымарь (его взял на работу в лабораторию нейронаук в университете МакГила А.Олевье). Я остался один. Моя воля была надломлена и если бы не Анжела и дочка Юлька, то уехал бы в Питер не задумываясь.
Понимая, что в одиночку не реально продвинуть идею создания 200 канального компьютерно-томографического стереоэнцефалографа и фокусированного ультразвукового деструктора, я написал в монографическом стиле работу подводящую итог всей нашей двадцатилетней деятельности в функциональной нейрохирургии. В 2001 году я привёз в Питер черновик работы
Мне выдали официальное заключение совместного заседания учёного совета поленовского института, Российского противоэпилептического центра и института психиатрии им. Бехтерева в котором указывалась, что работа соответствует требованиям предъявляемым к докторским диссертациям в Российской федерации, написана в монографическом стиле и при соответствующем оформлении может быть представлена к защите докторской диссертации.
Вместе с академиком Д.Г.Германом, проф. Молдовану, зав.каф. нейрохирургии Запухлых просим разрешить мне прямую защиту докторской в Молдове у проректора по науке В. Хотиняну. Его ответ более чем понятен ” “Этого не будет никогда. Я тоже хочу быть хозяином земли и посланником вселенной, но я всего лишь проректор”. Ответ ректора И.И. Абабий –более чем неопределённый и невнятный. Начались мои хождения по мукам. В 2002 году за двадцать один день отпуска написал работу “Стереотаксическая таламотомия в лечении экстрапирамидных заболеваний”. Два года обивал пороги кафедр и учёных советов. В 2004 году защитил работу, и отправил пакет документов в Российский ВАК. В 2005 году я кандидат наук Российской федерации. В 2007 защищаю докторскую работу в поленовском институте нейрохирургии по теме “Хирургическая диагностика и лечение очаговой эпилепсии системный подход” Защита длится четыре часа. Единогласным решением 20 членов учёного совета метя поздравляют с защитой В 2008 году чёрный оппонент ВАКа России проф .Крылов В.В.накладывает вето на диссертацию требует опубликования в Российских ведущих журналах ещё 2 статей. В 2009 году я ещё раз перезащищаюсь и мне присваивают степень доктора наук России, а в 2012 доктор хабилитат Молдовы. Потеряно 10 лет жизни, чтобы оформить формальности, не имеющие никакого значения.
С 2004 по 2016 год я предпринимаю многочисленные попытки создания лаборатории функциональной и стереотаксической нейрохирургии разработки и введения в практику ещё не существующего неинвазивного метода стереотаксическогой компьютерно-томографической электроэнцефалографии и установки для неивазивной деэпилептизации нейронов фокусированным ультразвуком или гамма излучением.
В2004-2006 годах лаборатория не создаётся, так как мои предложения не соответствуют тематике научных исследований института.
В2007 году подаю информационную справку “Состояние стереотаксической и функциональной нейрохирургии в Молдове” министру здравоохранения Молдовы И.И Абаби и президенту академии наук Г.Г.Дука с теми же идеями.
В феврале 2008 года заседание Отделения Медицины Академии наук Молдовы постановляет представить институциональный проект совместно с институтом нейрохирургии им. А.Л. Поленова(Санкт-Петербург) по проблемам лечения хирургического эпилепсии и экстрапирамидных заболеваний. Я оформляю проект
В 2008 году директор ИНН О.А Руссу уничтожает кабинет электрофизиологического мониторинга, а стереотаксическую операционную превращает в гнойную.
В мае 2009 года Санкт-Петербургская академия последипломного образования обращается к министру здравоохранения Л.И. Катринич ,президенту академии Г.Г Дука и к директору ИНН Щ.Ф. Руссу команидировать Матковского В.С на 1 год на контрактной основе в институт им. Турнера для разработки инновационных технологий в области эпилепсии.
В июне 2009 года Минздрав Молдовы даёт согласие на совместное исследование и просит директора ИНН Руссу О.А. командировать меня, который не возражал, но только при условии, что я уволюсь из ИНН. Проект проваливается.
В 2011 году с аналогичным проектом директор ИНН И.В. Молдовану обращается в посольство Польши-безрезультатно.
В 2012 году повторный проект с ин-том им. А.Л. Поленова, Институтом Мозга, Академией последипломного образования (Санкт-Петербург). Период исследований 2012-2015, сметная стоимость 200тыс долларов. В результате финансовой волокиты с Российской стороны проект проваливается.
В 2015 году мой проект выигрывает на конкурсе академии наук Молдовы, я нахожу спонсора на оплату половины стоимости проекта. Вторая половина по договору за академией. Академия распадается, финансирования нет, проект проваливается.
С 216 года, после гибели моей жены на операционном столе от саркомы брюшины, я занимаюсь только онкологией. Дальнейшее развитие функциональной хирургии в Молдове будет осуществлять следующее поколение нейрохирургов. И пусть им сопутствует удача больше чем мне.